Человек
«Носительница жизни»
Еще в древние времена люди считали кровь «носительницей жизни» и пытались использовать ее чудесные свойства для спасения раненых, возвращения здоровья больным и молодости старикам.
Но в те времена, так же как и в средние века, врачи не знали законов кровообращения и поэтому применяли кровь только как «целебный напиток»: больным давали пить кровь животных или здоровых людей. Конечно, особого успеха от такого «лечения» не было. Идея о вливании крови в кровеносные сосуды — вены или артерии — родилась только в XVII в., после открытия Гарвеем законов кровообращения.
Вначале для переливания крови человеку врачи пытались использовать кровь животных. В 1667 г. во Франции врачами Дени и Эммерезом было произведено первое в истории человечества внутривенное переливание крови человеку. Обескровленному умирающему юноше перелили кровь ягненка. Первое переливание случайно оказалось удачным. Хотя чужеродная кровь и вызвала тяжелую реакцию, больной перенес ее и выздоровел. Успех окрылил ученых. Они стали переливать кровь животных другим больным. Однако последующие попытки были неудачными: больные погибали. Родственники умерших возбудили против врачей судебный процесс, и переливания крови были запрещены законом. Но ученые не переставали думать о спасении жизни людей с помощью переливания крови. В конце XVIII в. было доказано, что неудачи, тяжелые и смертельные осложнения, которые возникали при переливаниях человеку крови животных, зависели от того, что эритроциты животного склеиваются и разрушаются в кровяном русле человека. При этом из них выделяются вещества, действующие на человеческий организм как яды. И тогда стало понятным, что для переливания крови человеку надо использовать только человеческую кровь.
Первое в мире переливание крови от человека человеку было сделано в 1819 г. в Англии. В России его произвел впервые в 1832 г. петербургский врач Ф. Б. Вольф. Успех этого переливания был блестящим: жизнь женщины, находившейся при смерти из-за большой кровопотери, была спасена.
Врачи всех стран, и в особенности русские ученые С. Ф. Хотовицкий, И, В. Буяльский, В. В. Сутугин, А. М. Филомафитский, горячо взялись за внедрение в жизнь нового замечательного метода лечения. Однако уже с самого начала стало ясно, что переливание и человеческой крови не всегда безопасно для жизни больного. В одних случаях перелитая кровь действовала прекрасно, в других — больные умирали. При этом наблюдались такие же точно явления, как и при гибели тех людей, которым в XVII в. переливали кровь животных. Значит, кровь разных людей также не всегда совместима и кровь одного человека чем-то отличается от крови другого? В чем же эти отличия? Почему в одних случаях чужая кровь отлично «приживается» в организме нового «хозяина» и спасает ему жизнь, а в других разрушается и вызывает тяжелую, подчас смертельную реакцию?
На эти вопросы в начале XX в. дали ответ ученые австриец К, Ландштейнер и чех Я. Янский. Они установили, что все люди по биологическим свойствам крови делятся на четыре группы. Принадлежность к той или иной группе крови — врожденное, постоянное, никогда не меняющееся свойство.
Определить, к какой группе относится кровь каждого человека, можно по свойству эритроцитов склеиваться, собираться в кучки и разрушаться при попадании их в плазму или сыворотку крови другой группы.
К I (0) группе относится кровь, эритроциты которой не склеиваются в плазме или сыворотке других групп. Поэтому кровь I группы можно переливать всем людям.
Ко II (А) группе относится кровь, эритроциты которой склеиваются и разрушаются в плазме или сыворотке крови I и III групп. Кровь этой группы совместима с кровью II и IV групп, ее можно переливать только людям с этими группами крови.
К III (В) группе относится кровь, эритроциты которой склеиваются и разрушаются в плазме или сыворотке крови I и II групп, но совместимы с эритроцитами III и IV групп. Кровь этой группы можно переливать людям с кровью III и IV групп.
К IV (АВ) группе относится кровь, эритроциты которой склеиваются в плазме или сыворотке всех других групп. Кровь этой группы можно переливать только людям, имеющим ту же, IV, группу крови.
Групповая принадлежность крови зависит от содержания в эритроцитах и сыворотке особых склеивающих веществ — агглютиногенов (в эритроцитах) и агглютининов (в сыворотке).
Определяют группы крови по особым стандартным сывороткам, получаемым заранее из крови людей, у которых уже установлена группа крови. После открытия групп крови переливание крови стало могучим средством в борьбе за спасение человеческой жизни. Однако, по мере того как переливание крови стало все больше и больше входить в повседневную практику медицины, было установлено, что даже при переливаниях совместимой по групповому признаку крови, в особенности повторных, у некоторых больных наступают осложнения, такие же, как при переливаниях несовместимой крови. Оказывается, на поверхности эритроцитов располагаются не только те белки-антигены, которые определяют их групповую принадлежность. Так, эритроциты у большинства людей обладают очень важным антигеном (который обнаруживается у обезьян — мартышек резус), называемым резус-фактором. Люди, эритроциты которых обладают этим резус-фактором, называются резус-положительными. Таких людей 85%. У 15% людей резус-фактор на эритроцитах отсутствует. Эти люди резус-отрицательные. При переливаниях резус-положительной крови резус-отрицательным реципиентам (так называют тех, кому делают переливание крови) у них происходит выработка антител к чужеродному белку — резус-антигену. Повторное переливание резус-положительной крови этому человеку приводит к встрече резус-антигена с накопившимися антителами и развитию реакции несовместимости, такой же, как при переливании несовместимой по групповому признаку крови.

Попытки переливания крови от животных в кровяное русло человека оканчивались, как правило, неудачей.
Чтобы избежать осложнений, связанных с переливанием крови, несовместимой по этому признаку, в настоящее время считается обязательным определение не только групповой, но и резус-принадлежности крови реципиента и донора (человека, дающего для переливания свою кровь).
Сначала врачи переливали кровь только непосредственно от человека человеку. Это были так называемые «прямые» переливания крови. Но потом, когда метод лечения переливанием крови стал применяться все шире и шире, возникла необходимость предварительной заготовки большого количества крови разных групп, взятой у здоровых людей.
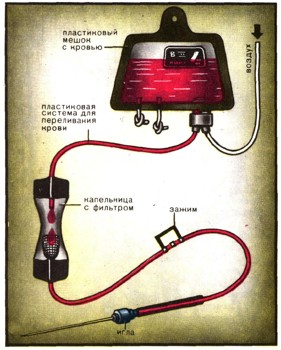
Современный аппарат для переливания крови.
Где же взять так много крови, как сделать, чтобы она не свертывалась во время хранения и не теряла своих целебных свойств?
Ученые многих стран стали работать над этой очень сложной проблемой. В нашей страяе она уже полностью решена: у нас организована постоянная широкая донорская сеть. Здоровье доноров в СССР специальнр охраняется. Кровь у них берется в небольших количествах и через продолжительные промежутки времени, они получают усиленное питание. Таким образом, это совершенно безопасно для их здоровья. И наконец, учеными были найдены способы консервирования крови. Оказалось, что если к только что взятой у донора крови прибавить немного безвредного для человека раствора лимоннокислого натрия, то такая кровь (она называется цитратная) не свертывается и хранится при температуре 4—6° несколько месяцев. Действие цитратной крови не отличается от действия свежей. В каждой больнице есть постоянный запас крови разных групп.
В последнее десятилетие стали применять не только внутривенные, но и внутриартериальные переливания крови. Этот способ переливания крови возвращает к жизни людей с остановившимся дыханием и прекратившейся работой сердца.
В самые последние годы стали широко применять переливание отдельных составных частей крови: эритроцитов, лейкоцитов, тромбоцитов и плазмы — в зависимости от того, в каких составных частях крови больше нуждается больной. Успешные переливания крови ежедневно спасают тысячи жирней, возвращают здоровье больным.
Однако медицина не могла удовлетвориться этими успехами. Ведь всякое переливание крови рассчитано на временную помощь организму. Оно может спасти жизнь тогда, когда и собственный костный мозг больного способен справляться со своими обязанностями, т. е. когда он полноценен. Ну, а как быть с теми больными, у которых по каким-либо причинам костный мозг опустошен? Лечение таких болезней трудно. Естественно, что у врачей возникла мысль о том, чтобы не только переливать от человека человеку кровь, но и приживлять костный мозг.
Эта задача оказалась очень трудной. Как заготовить нужные количества кроветворного костного мозга? Как хранить его? Как избежать реакции несовместимости? Первые две задачи сейчас уже решены. Установлено, что взять нужное для введения больному количество кроветворного костного мозга можно без вреда для донора. Хранится кроветворный костный мозг в специальных холодильных установках. При этом он не теряет своей активности очень долго. Самое трудное — это подобрать донора и реципиента. Здесь возникает сложнейшая проблема, а именно: надо преодолеть барьер несовместимости тканей донора с тканями больного человека, иными словами — создать возможность приживления в организме чужого костного мозга. Эта задача чрезвычайно сложна, так как ткани разных людей в большинстве случаев отличны друг от друга по своей белковой структуре. Внесение в организм одного человека тканей другого приводит к накоплению антител против этого чужеродного белка и разрушению пересаженных тканей. Сложна, таким образом, и задача пересадки костного мозга. Ведь в нем содержатся клетки с разнообразной белковой структурой.
Однако и эта трудность, по-видимому, будет преодолена. Пока при специальном лабораторном подборе донора удается добиться приживления костного мозга лишь на несколько недель.
Так наука постепенно раскрывает тайны крови. Продолжается изучение ее строения и свойств, совершенствуются методы борьбы с болезнями крови.
2i.SU ©® 2015